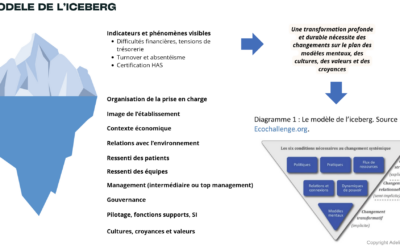
Le constat de la pénurie de professionnels de santé est sans appel. Face à des facteurs multiples et des responsabilités partagées, nombreux sont ceux qui interrogent les causes profondes de cette « grande démission », pour identifier des leviers ainsi que des solutions concrètes et durables. Bien que ce phénomène ne soit pas propre à l’hôpital ni même au monde de la santé, ce processus est nécessaire pour redonner sens à la profession et restaurer l’attractivité des métiers hospitaliers afin de garantir la qualité, la sécurité et la proximité dans le soin. Il est maintenant acquis que les revalorisations salariales ne pourront pas seules enrayer la désertion de métiers essentiels, le sentiment d’épuisement et la perte de sens ressentis par les professionnels de santé.
Pour trouver des solutions concrètes face à cette crise, Adj Partenaire et Hopia, jeunes entreprises dédiées au conseil et à l’innovation en santé, proposent de casser les silos et de croiser les compétences, afin de décortiquer les problèmes et d’opérationnaliser des solutions en s’appuyant sur des méthodes de créativité et sur les apports directs des équipes. Des ateliers réunissant des soignants et médecins, des acteurs de l’innovation, de la recherche, du conseil et des administrations sont ainsi organisés afin que tous deviennent force de proposition autour d’une volonté forte : partager le plus largement possible les idées et faire en sorte que les réussites des uns profitent à tous.
Nombre de problématiques conduisant à cette pénurie de soignants semblent partagées par tous les responsables hospitaliers publics et privés quelle que soit la région. C’est pourquoi le projet a vocation à toucher tout le territoire national et à impliquer un maximum d’acteurs. Ainsi, après une 1ère session de travail à Paris le 12 janvier dernier, des ateliers se tiennent désormais en visioconférence ou en format hybride, partout en France en vue de proposer des outils de partage auront eux aussi une vocation nationale.
Partager les solutions et continuer à co-construire
En tant que projet collectif et collaboratif par et pour les soignants et leurs responsables, ce nouveau mode de travail est pensé pour qu’in fine, chaque soignant ou partie prenante du système hospitalier puisse être force de proposition et avoir le sentiment que ses idées sont considérées afin que le plus grand nombre profite du savoir de chacun. En effet, il faut éviter que la situation de crise ne génère un repli individuel des institutions alors que le collectif est toujours le plus fort. Ainsi, tous les résultats des travaux seront publiés sur différents réseaux ou plateformes de recueils d’expérience, dans le but de servir à tous les acteurs de la communauté.
Résultats du 1er atelier : des causes racine pas uniquement sociétales
Lors du 1er atelier de co-construction auquel ont participé des cadres de santé, médecins, acteurs de l’innovation, de la recherche et du conseil, les principales causes de la pénurie ont été discutées et des solutions ont commencé à se dessiner.
Les professionnels associés aux travaux ont ainsi fait part de témoignages très encourageants. Qu’il s’agisse de mettre fin aux difficultés de recrutement par des actions innovantes ou aux démissions et arrêts de travail en améliorant la QVCT, ils confirment que les actions bien menées portent leurs fruits.
Tous les acteurs présents lors de ce premier atelier se sont accordés sur les causes de la pénurie de soignants.
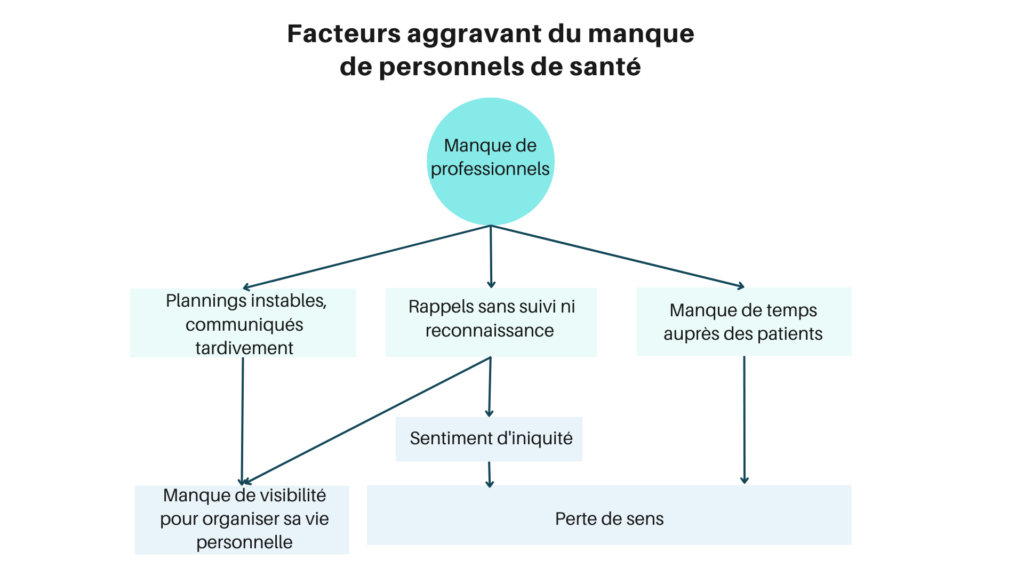
Ces causes ont pu être regroupées en différentes catégories :
Une gestion des effectifs et des organisations à interroger face aux nouveaux enjeux.
L’inquiétude du manque de temps soignant « au lit du patient » est générale. Elle s’explique par une augmentation objectivée (diminution de la durée de séjour, augmentation des maladies chroniques, polypathologies du grand âge, etc.) de la charge de travail individuelle des soignants. Mais cette dernière est très fréquemment aggravée par des dysfonctionnements organisationnels récurrents. De plus l’absentéisme (notamment pendant la pandémie) et les difficultés de recrutement, à la fois causes et conséquences, aggravent le sentiment d’épuisement. Tous ces facteurs se catalysent entre eux. De ce fait sont fréquemment dénoncés les rappels constants et l’absence de visibilité à long terme sur les plannings. Enfin le manque d’accompagnement et de reconnaissance des personnels les plus investis génère un sentiment d’iniquité, de non prise en compte des enjeux personnels et une perte d’intérêt professionnel.
Ainsi, cette difficulté à prendre en compte la revendication croissante de sanctuariser sa vie personnelle et la « perte de sens par manque de temps auprès du patient » considérées comme des causes essentielles de la démotivation des soignants peuvent trouver elles-mêmes des explications, et donc des leviers, dans le management des organisations et les compétences des managers
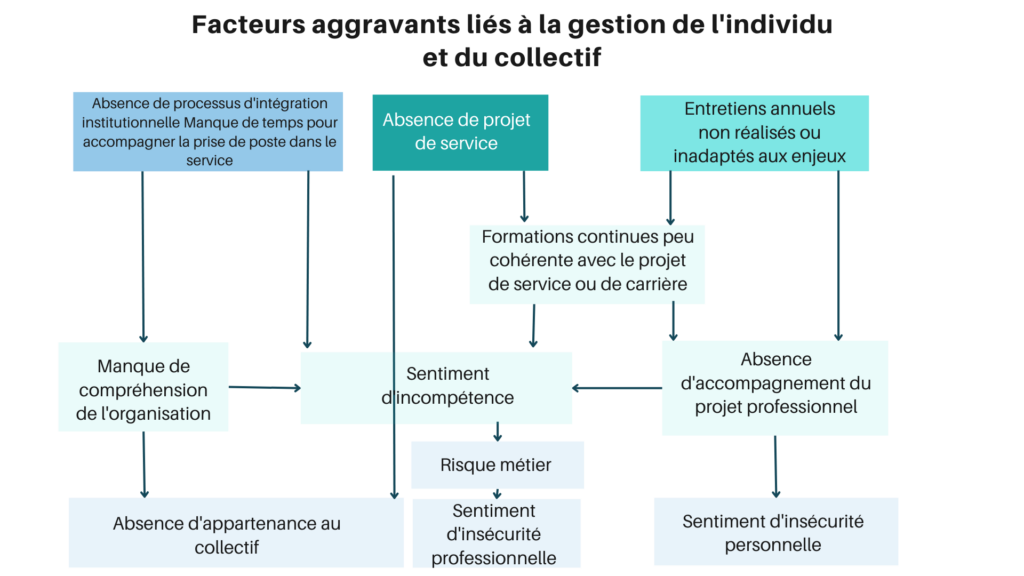
Un accompagnement imparfait des compétences, de la prise de poste aux évolutions de carrières, quelle que soit la nature de ces évolutions.
Les participants constatent que les soignants ressentent de moins en moins leur appartenance au collectif d’équipe ou d’institution. Ainsi, le choix de privilégier la vie personnelle, souvent mis sur le compte de la période COVID ou d’une attente particulière des nouvelles générations, est également accentué par la diminution du sentiment d’appartenance à l’hôpital ou au collectif soignant. « Faire équipe », ce n’est pas pointer à la même badgeuse le matin ou avoir la même salle de pause ; c’est être accueilli dans une organisation où l’on est considéré, que l’on comprend et dont on a conscience de ce qu’on lui apporte. Tous les participants l’ont confirmé : les procédures de recrutement et l’accueil institutionnel des nouveaux arrivants sont insuffisamment formalisés, voire inexistant ; les institutions ne fournissent pas assez d’outils pour organiser cette intégration (onboarding) dans l’établissement et en faire un moment marquant réellement l’entrée et l’engagement du soignant dans la communauté. Le manque de temps et souvent de moyens humains pour réaliser l’accompagnement à la prise de poste entre soignants accentuent également cette problématique. Il en va de même pour le recours à la mobilité imposée qui peine à prendre en compte les appétences et compétences individuelles et à s’accompagner de la formation adéquate et d’un tuilage (mobilité subie). Parallèlement, la mise en cohérence des plans individuels de formation et des projets de service est jugée insuffisante. Le risque de perte de connaissance organisationnelle et le sentiment d’insécurité des équipes, déjà forts en raison de l’instabilité des effectifs, s’en trouvent eux aussi augmentés.
Une reconnaissance qui n’est pas à la hauteur des engagements.
Sans pointer exclusivement du doigt le niveau de salaire des soignants, la question de la reconnaissance du travail accompli a été abordée plus largement. D’une part, car la rémunération ne différencie pas ou très peu l’effort, qu’il s’agisse de l’implication transversale ou de la résilience (réponse aux rappels, volonté ou capacité d’absorber une charge plus importante de travail à une période particulière de la vie). D’autre part, parce que les diplômes complémentaires qu’un soignant s’efforce d’acquérir pour se perfectionner et enrichir sa contribution à l’équipe ne donnent pas non plus lieu à des évolutions dans l’organisations ou à des rémunérations complémentaires.
Enfin, d’autres causes profondes de la perte de sens ont pu être repérées, telles que la charge administrative, légitime ou non, qui pèse sur les soignants, et l’étiolement du lien entre les services de soins et les directions.
Vers des solutions concrètes pour que la pénurie de soignants ne soit pas une fatalité
En remontant à ces causes racines, les solutions concrètes ont commencé à se dessiner. Les deux premières thématiques ont ainsi fait l’objet d’un approfondissement et les leviers suivants ont émergé.
La révision des modèles journaliers et plus largement des modalités de travail
C’est le principal levier pour satisfaire à la fois les attentes individuelles de conciliation vie personnelle / vie professionnelle, et la sécurité des soins. Ces modèles sont à revoir à l’échelle de tous les professionnels d’un service, non médicaux comme médicaux. La révision peut consister en une évolution d’un modèle vers un autre (journées de 7h30 vers 12h) ou la construction de modèles hybrides, voire sur-mesure. Pour appuyer ces démarches, une gestion de projet structurée est nécessaire. De plus, avec des outils de planification performants, ce qui peut être perçu initialement comme un véritable casse-tête pour les cadres devient un outil d’efficience et d’attractivité de l’organisation.
De nouvelles modalités de gestion des plannings
Ces nouvelles modalités sont par exemple l’auto-gestion ou l’anticipation plus forte, suscitent l’intérêt. La contrainte réglementaire ou institutionnelle peut être nécessaire pour accroître l’anticipation des plannings. Avec des plannings connus plus en amont (à 3 mois ou 6 mois), les soignants peuvent davantage se projeter et s’organiser dans leur vie personnelle. Cette connaissance anticipée du planning (y compris médicaux) permet également aux soignants d’échanger leurs postes ou de remplacer leurs collègues en cas de difficultés personnelles. Enfin, dans une telle organisation, les personnels qui contribuent à faciliter le remplacement devraient alors être mieux valorisés. Ceci démontrerait la considération de l’organisation pour l’effort consenti et, de fait, la vie personnelle de la personne.
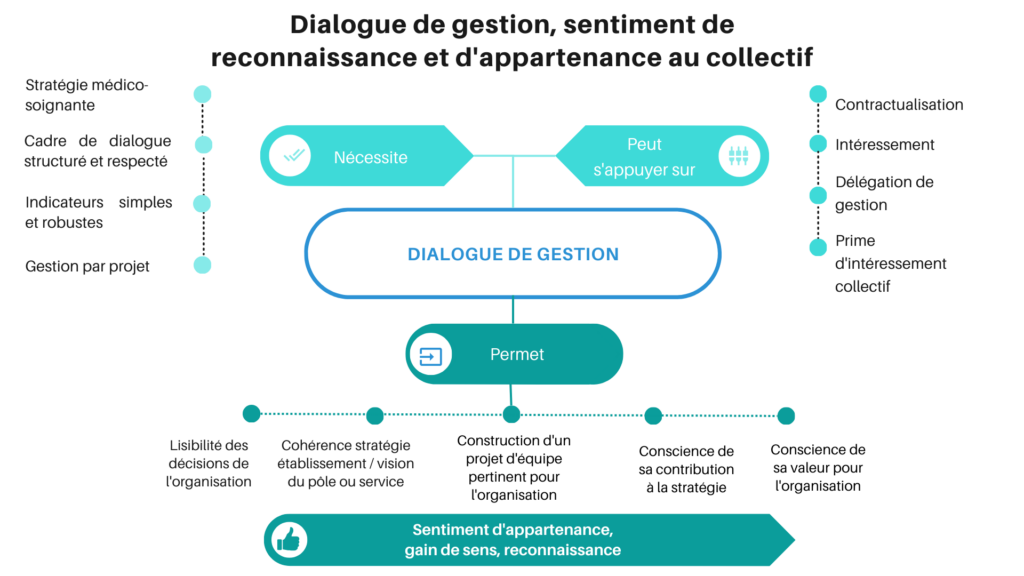
Dynamiser le lien entre les directions supports et les soignants.
Le sentiment de rupture entre les équipes soignantes et les directions paraît s’être accru ces dix dernières années. La parenthèse du COVID, si elle a permis de gagner en réactivité et en audace entre les lignes hiérarchiques, n’a pas partout permis de résorber l’écart. On peut même s’interroger sur une possible aggravation de cette distance administration -terrain liée au manque de moyens, à l’incertitude constante et aux difficultés consécutives qu’ont les directeurs à faire des p révisions et des arbitrages pour favoriser les dynamiques de projets et la motivation des équipes. « Faire équipe » ne se joue pas à la seule échelle du service mais au niveau de toute l’institution. Partager une stratégie, savoir comment on y contribue directement ou indirectement, est un levier motivationnel fondamental, surtout en période difficile. Ainsi, le dialogue de gestion stratégique bidirectionnel entre directions et services est une nécessité, surtout en temps de crise. Il permet de faire évoluer l’organisation et les compétences du terrain avec un objectif partagé et fait idéalement l’objet d’une mesure et d’un suivi. Il implique de s’outiller d’indicateurs partagés qui reflètent les enjeux collectifs tels que la qualité des soins et la gestion de l’humain et du collectif. Les dispositifs de contractualisation permettent de confirmer les engagements réciproques et rendent lisible la stratégie partagée entre la direction et les services, ainsi que les moyens mobilisables.
Considérer l’humain tout au long de sa carrière
Assurer une intégration de qualité en identifiant des « buddy », « parrains » ou « tuteurs », créer un véritable circuit et offrir un kit d’accueil aux nouveaux arrivants, inventer des modèles de communauté d’équipe hospitalière sont des marqueurs de considération accessibles et impactant. Par la suite, le projet individuel de chaque professionnel doit être connu et discuté régulièrement, adapté et suivi. Ainsi, outiller les responsables des unités de soins et systématiser des discussions réelles autour des souhaits d’évolution sont des actions concrètes que les établissements peuvent entreprendre. Par évolution, il faut encourager les souhaits d’ascension hiérarchique et les projets de formation, mais également accompagner les projets, de plus en plus nombreux, de nomadisme professionnel (pause dans la carrière, mobilité au sein d’un groupement hospitalier de territoire, vers un établissement partenaire privé ou un autre secteur de la santé comme la médecine de ville). En effet, il pourrait être vertueux d’offrir des positions statutaires plus ouvertes à la mobilité, pour éviter le sentiment d’être captif de l’organisation. Cette considération de l’humain comme individu à part entière implique une révolution dans les organisations historiques des DRH hospitalières.
Prochaines sessions d’ateliers et développement d’une plateforme
Ces pistes d’actions très concrètes et impactantes, que le collectif ambitionne de formaliser, nous invitent à penser que la pénurie de soignants n’est pas une fatalité et que des solutions accessibles existent.
L’enjeu à présent est double : d’une part faire vivre cette communauté pour continuer d’écouter ses besoins et ses propositions, d’autre part créer un vecteur de partage pour que les expériences et les outils des uns bénéficient à tous les autres.
Les solutions que le collectif a identifié et approfondi lors des ateliers suivants sont les suivantes :
- Adapter les modalités de recrutement et de travail
- Définir de nouvelles méthodes de gestion des plannings
- Remettre du lien entre les directions supports et les acteurs du soin
- Considérer l’humain tout au long de sa carrière
Victoire Bach
Adeline Jenner
Suivez la page linkedin de l’initiative : (1) Co-construire l’Hôpital: Overview | LinkedIn