Une analyse croisée des Schémas régionaux de santé 2023-2028, pour quoi faire ?
Le Projet Régional de Santé (PRS) est un outil de planification et de programmation des moyens des Agences Régionales de Santé. Il permet à chaque agence de définir, dans un cadre partenarial, ses objectifs stratégiques à dix ans ainsi que les objectifs opérationnels et mesures pour les atteindre à cinq ans. Les modalités d’élaboration de ces documents sont en partie réglementées par la loi 2016-41 du 26 janvier 2016 de modernisation de notre système de santé. Le PRS se compose d’un Cadre d’orientation stratégique (COS) à 10 ans, ainsi que d’un Schéma Régional de Santé (SRS) et d’un Programme Régional d’Accès à la Prévention et aux Soins des personnes les plus démunies (PRAPS) à 5 ans.
L’année 2023 a été pour la politique de santé une année charnière avec la rédaction des SRS et des PRAPS 2023-2028 dans le cadre des COS 2018-2028.
Les besoins et les défis auxquels les ARS doivent répondre sont notoirement croissants : vieillissement de la population, situation financière des établissements, chronicité des pathologies, crises sanitaires et environnementales, inégalités territoriales et sociales de santé… Les attentes à leur égard et la pression politique à leur encontre a cru, demeurant forte sur l’accès aux soins, et plus marquée qu’auparavant sur la prise en charge de l’autonomie, des crises ou encore de la prévention et de la santé environnementale.
Avec des équipes tendant à diminuer en volume face à un nombre constant voire croissant de missions, et des moyens réellement contraints au regard des enjeux, une priorisation et une évaluation des efforts déployés est indispensable.
L’élaboration des documents composant le PRS est donc une étape clé de l’organisation du système de santé et implique un travail d’ampleur sur chaque territoire, par les ARS et leurs partenaires, qui aboutit à l’échelle nationale à des centaines d’entretiens réalisés, des milliers de pages rédigées et des dizaines de priorités définies pour améliorer la santé des citoyens.
Pour comprendre comment les ARS ont abordé cet exercice, nous avons choisi d’analyser d’une part les modalités d’élaboration des SRS 2023-2028, d’autre part des thématiques abordées.
Des pratiques hétéroclites d’élaboration des SRS
Des PRS de tailles très hétérogènes reflétant des choix méthodologiques différents
- Si tous les PRS se composent des mêmes documents réglementaires (SRS, PRAPS, OQOS, PDSES), la volumétrie en nombre de page est le premier facteur visiblement différenciant avec un rapport de taille allant de 1 à 9,7. Ainsi, le SRS le plus succinct est celui de la Guyane avec ses 86 pages (hors état des lieux, bilans et PRAPS), dont 24 pages d’OQOS. A l’opposé se trouve l’ARS Bourgogne-Franche-Comté et son SRS de 833 pages dont 339 pages d’OQOS, suivie de l’ARS Île-de-France ayant publié un SRS de 612 pages dont 310 pages d’OQOS. Ces différences de volumes s’expliquent par une volonté de certaines ARS de présenter de manière détaillée les concepts généraux qu’elles abordent ensuite dans leurs objectifs, les modalités d’évaluation ou de pilotage, les éventuelles déclinaisons territoriales, quand d’autres ont préféré s’en tenir à une présentation succincte des objectifs.
- Le second facteur différenciant touche aux modalités d’élaboration que nous avons analysées à partir de six critères. Le graphique suivant présente une analyse sur six critères d’élaboration, réalisé à partir des informations disponibles en ligne.
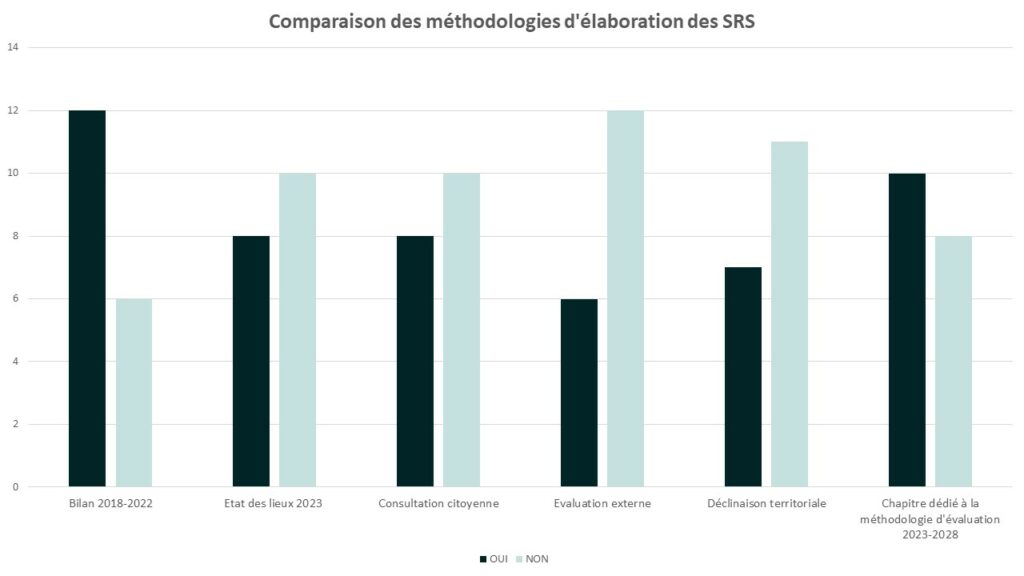
Ainsi les constats suivants émergent :
- Six ARS publient les résultats d’une évaluation externe du précédent SRS sur leur site internet : ARS Bretagne, Centre-Val de Loire, Corse, Île-de-France, Martinique et Normandie. Les autres ARS ont pu faire réaliser des évaluations externes sans pour autant les mettre en ligne et ont, dans tous les cas, procédé à des bilans par leurs équipes avec l’appui des observatoires régionaux de santé. Ces bilans ont pu être élaborés en concertation avec les partenaires de santé, notamment au travers des instances de démocratie sanitaire – Commissions régionale de santé et d’autonomie (CRSA) et conseils territoriaux de santé (CTS) notamment.
- Huit ARS ont fait le choix d’une consultation ouverte à toute la population régionale, il s’agit des ARS Bretagne, Hauts-de-France, Ile-de-France, Mayotte, Nouvelle Aquitaine, Occitanie, Pays de la Loire et Réunion. Ces consultations citoyennes ont pris la forme de consultations numériques adressées à toute la population, de forums publics ou d’enquêtes associant entre 700 et 5000 personnes selon les régions. Pour autant les autres ARS peuvent avoir adopté ce procédé et l’exploiter dans leurs livrables, sans en rendre les résultats publics explicitement. Cette démarche innovante et ambitieuse s’inscrit dans une optique de prise en charge centrée sur les besoins des patients et usagers, et permet à des experts, légitimement ancrés dans une approche plus technique et spécialisée de leurs problématiques, de prendre de la hauteur pour proposer des réponses mieux adaptées à la perception et aux attentes des usagers et des partenaires. Cette mise à niveau favorise l’alignement stratégique, en particulier dans le domaine de la santé publique, où les priorités potentielles sont nombreuses, et les contraintes plus fortes.
| En termes de consultation citoyenne, l’audacieuse « Fabrique Citoyenne en santé » lancée par l’ARS Occitanie constitue une plateforme originale de lien direct avec les citoyens d’Occitanie et a permis d’inviter les six millions d’habitants de la région à s’exprimer sur leur santé dans le cadre d’une consultation citoyenne ouverte à tous par internet. |
- Quelques ARS détaillent les modalités de pilotage de leur nouveau SRS : malgré l’expérience de deux générations de PRS antérieurs, plusieurs ARS ont préféré ne pas définir de cibles chiffrées associées aux indicateurs de suivi. En effet, il est complexe de mesurer les effets des politiques publiques via des indicateurs de santé publique tels que l’évolution de la mortalité ou de la prévalence de certaines ALD. Ces indicateurs peuvent être influencés par de nombreux facteurs et leur variation ne pas refléter les résultats de la politique publique évaluée. De plus, l’absence de chaines de résultat explicites rend très difficile l’exercice. Pourtant, l’évaluation des politiques publiques est fondamentale pour pouvoir orienter les efforts et les moyens vers les actions avec le meilleur impact sur la santé publique.
- Six SRS sur 18 comportent des cibles chiffrées : c’est le cas des SRS des ARS Bretagne, Centre-Val de Loire, Île-de-France, Normandie, Nouvelle-Aquitaine et Provence-Alpes-Côte d’Azur. Il s’agit pour la plupart d’indicateurs de processus (taux de couverture vaccinale, taux d’établissements dotés d’un plan d’actions vis-à-vis des consommations de ressources naturelles, évolution de la file active des DAC – dispositifs d’appui à la coordination etc.). Cependant, des indicateurs de résultat, tels que l’évolution du taux de mortalité infantile ou des hospitalisations en urgence, sont également proposés.
| L’ARS Normandie présente des cibles chiffrées pour tous les objectifs opérationnels de son PRS. La présentation claire de ces cibles, leur nombre raisonnable et leur mesure à T0 (2023) rendent le document particulièrement opérant et tend à sécuriser l’exercice futur d’évaluation. |
- Six ARS sur 18 proposent une déclinaison territoriale dès la publication du SRS : la Bourgogne-Franche-Comté, la Corse, la Martinique, la Nouvelle-Aquitaine ainsi que l’Occitanie et le Pays-de-la-Loire présentent une déclinaison territoriale de leur stratégie régionale au sein de schémas ou plans d’actions territoriaux. Cette déclinaison permettra sans doute de favoriser le dialogue avec les acteurs départementaux, notamment les préfets et présidents de Département dont le regard sur la politique de santé a été encouragé par la loi 3DS. Cette déclinaison territoriale est indispensable pour renforcer la capacité d’animation territoriale des ARS, et pourra faciliter la politique de contractualisation, ainsi que l’évaluation à une échelle infra-régionale de la politique de santé.
| L’ARS Bourgogne-Franche-Comté dédie un de ses huit livrets composant le SRS à la déclinaison territoriale du schéma. Elle a défini pour chacun des 10 conseils territoriaux de santé cinq priorités, elles-mêmes déclinées en actions concrètes. L’affectation de ces priorités aux Conseils territoriaux de santé, organes de gouvernance des territoires de santé, permet de responsabiliser collectivement les acteurs d’un territoire autour de ces priorités. |
Des modalités de traitement des Objectifs quantifiés de l’offre de soins (OQOS) et de la Permanence des soins en établissement de santé (PDSES)
- Les OQOS sont souvent perçus comme le « cœur du réacteur » de la planification de l’offre, même si les PRS, en particulier à partir de la 2ème génération, ont eu vocation à donner une dimension très qualitative et transversale à la stratégie de santé. En pleine réforme des autorisations, la fixation des OQOS a été un exercice complexe. La publication des décrets d’application de la réforme des autorisations pour les urgences notamment, et les textes attendus dans le sillon de la loi pour améliorer l’accès aux soins par l’engagement territorial des professionnels, dites « Loi Valletoux », viendront également impacter ces éléments des SRS. Pour autant, différents constats ont pu être portés par l’analyse de forme des volets OQOS des SRS. Tout comme pour le SRS global, la partie OQOS représente un volume de pages plus ou moins important, de 24 pages en Guyane à 339 pages en Bourgogne-Franche Comté. Par ailleurs, la modalité de présentation a été soit un chapitre au sein du SRS, pour 13 ARS sur 18, soit, plus rarement, un document séparé – c’est le cas pour les ARS Auvergne-Rhône-Alpes, Bourgogne Franche-Comté, Corse, Grand Est et Pays-de-la-Loire. Autre différence notable, le fond de ce document a pu être traité soit par une présentation de la liste des autorisations à horizon 2028, soit dans un document plus qualitatif incluant des cartographies (Nouvelle-Aquitaine, Bourgogne-Franche-Comté), une analyse des compétences et de l’environnement et une présentation des impacts de la réforme sur l’organisation entre régimes réformés et hors réforme (Bourgogne-Franche-Comté). Un état des lieux quantitatif et qualitatif est développé pour 14 ARS sur 18. 15 ARS sur 18 présentent une explication du cadre et des enjeux de la réforme des autorisations. Enfin, 12 ARS sur 18 ont formulé des objectifs qualitatifs adossés aux objectifs quantitatifs, mais seules six ARS sur 18 ont présenté des indicateurs de suivi des OQOS.
| L’ARS Mayotte a produit un document qui allie à la fois lisibilité et format succinct, tout en établissement, pour chaque discipline et équipement, un état des lieux, un bilan du précédent SRS, des objectifs qualitatifs pour la discipline et un tableau de cibles quantitatives. |
- Le schéma de permanence des soins en établissements de santé (PDSES) a également fait l’objet de modalités de traitement variables. Ce volet fixe des objectifs pour les zones du Schéma Régional de Santé en nombre de lignes de garde ou d’astreinte par spécialité médicale. En application de l’article R.6111-41 du Code de la Santé Publique, il est opposable aux établissements de santé et aux autres titulaires d’autorisation d’activité de soins et d’équipements matériels lourds. Exercice intense en analyse et en négociation, source de discussions animées sur les besoins de lignes et des financements associés, l’élaboration des schémas de PDSES avait été réalisée dans le cadre du 1er SRS (PRS 2), par avenant, souvent plusieurs mois après l’adoption du SRS. Avec la nécessité de prendre en compte la réforme des autorisations sanitaires, entrée en vigueur au 1er juin 2023 et conduisant aux arrêtés d’implantations dans les SRS adoptés en octobre 2023, toutes les ARS ont été amenées à proroger les schémas de PDSES actuellement en vigueur. L’élaboration des nouveaux schémas devra par ailleurs prendre en compte les conclusions de la mission IGAS sur la PDSES lancée en mars 2023.
Accès aux soins, prise en charge de la santé mentale et des maladies métaboliques, de la prévention et promotion de la santé, et de l’autonomie, des thématiques phares
Analyse des grands objectifs regroupés en thématiques et sous-thématiques
Les thématiques les plus représentées sont l’accès aux soins, la prévention-promotion de la santé, les parcours pathologiques et l’autonomie – inclusion – aidants. Elles représentent 54% des sous-thématiques des SRS.
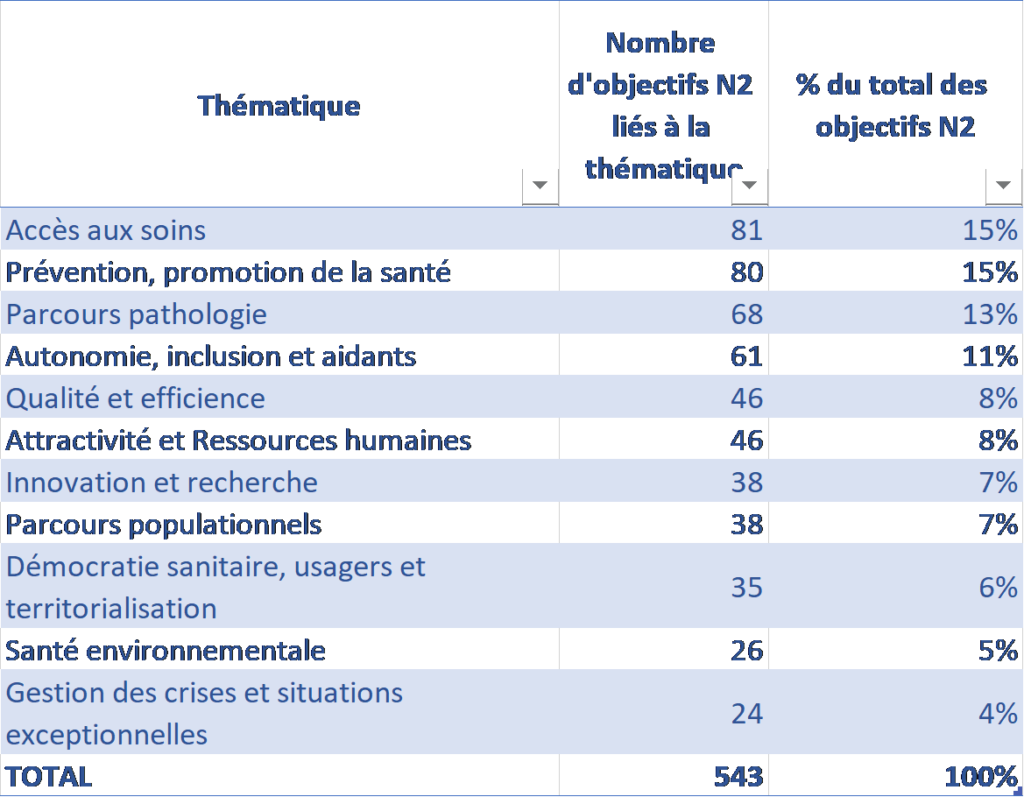
Toutes les ARS ont traité des thématiques « Prévention et Promotion de la santé » et « Attractivité – Ressources humaines » dans leurs objectifs de niveau 2. Les thématiques « Accès aux soins » et « Gestion de crise » ont été traitées en objectifs de niveaux 1 ou 2 par 17 ARS sur 18. Pour ces deux thématiques, nous notons que :
- L’absence de traitement de la thématique « Accès aux soins » en objectif de N2 concerne uniquement la Guadeloupe, qui a choisi une présentation des objectifs stratégiques par population cible (1000 premiers jours, Jeunes, Femmes, Adultes, Séniors)
- La « Gestion de crise », bien présente pour 17 ARS sur 18 en objectif de niveau 2, fait l’objet, pour chaque ARS, d’un petit nombre d’objectifs N2.
Enfin, la qualité et l’efficience sont présentes en objectif de niveau 2 dans 16 SRS sur 18.
Accès aux soins : cette mission cœur des ARS irrigue souvent les PRS tout leur long, dans la définition des OQOS comme dans les objectifs qualitatifs. Nous l’avons ventilée entre cinq sous-thématiques : l’accès à l’offre, les soins non programmés, la coordination des soins, les coopérations, les transports sanitaires. L’accès à l’offre est la sous-thématique dominante avec 49% des 81 objectifs concernés, suivie de la coordination des soins (19%) et des soins non programmés (15%).
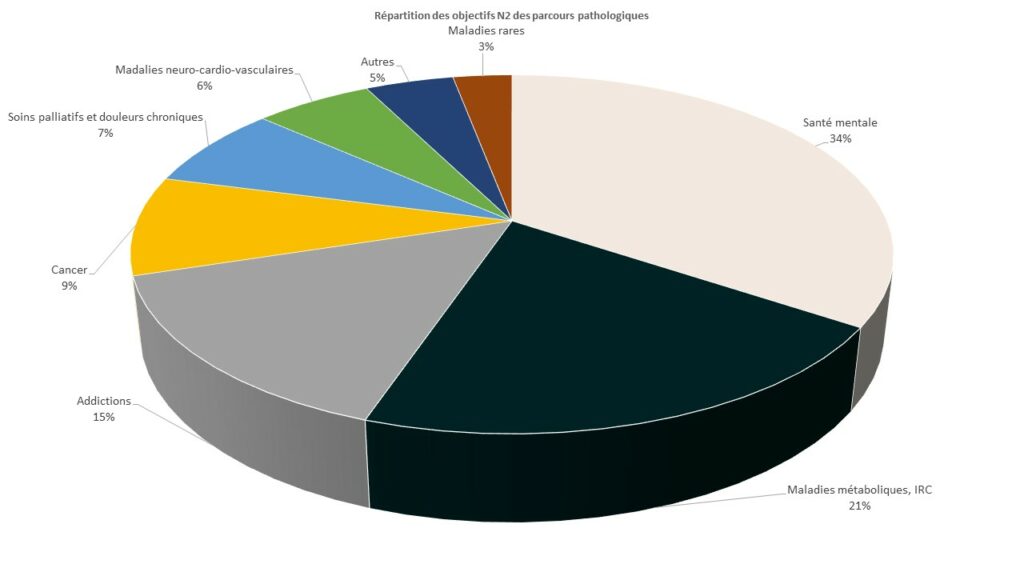
Parcours pathologiques : les principaux parcours représentés sont la santé mentale (34%), les maladies métaboliques (21%) et les addictions (15%).
Prévention et promotion de la santé : cette thématique large occupe une place centrale dans tous les SRS. Elle est le plus souvent identifiée comme telle dans des chapitres dédiés, mais peut également être traitée de manière plus perlée :
- Comme objectif de l’association des usagers (empowerment, formation…) – et ainsi se fondre dans des objectifs N2 relatifs centrés sur ces derniers ;
- Au sein d’objectifs de parcours populationnels ou pathologiques (enfants et adolescents, addictions, santé mentale, populations vulnérables et ITSS…).
Ainsi cette thématique représente-t-elle une part encore plus significative des engagements des ARS que ne le reflète la présente analyse.
Au sein de la thématique autonomie-inclusion-aidants, 49% des objectifs de niveau 2 concernent les personnes en situation de handicap, 33% les personnes âgées et 18% les aidants.
| L’ARS Grand Est a fait le choix de définir 4 priorités thématiques précises (santé environnementale, prévention au plus près des jeunes, prévention de la perte d’autonomie et accès aux soins non programmés) et d’identifier d’autres axes de travail prioritaires en tant que conditions de réussite et leviers pour mettre en œuvre ses priorité (Ressources humaines, territorialisation, pouvoir de dérogation, innovation…). Elle a également dédié toute une orientation stratégique (objectif de niveau 1) à l’évaluation du SRS. |
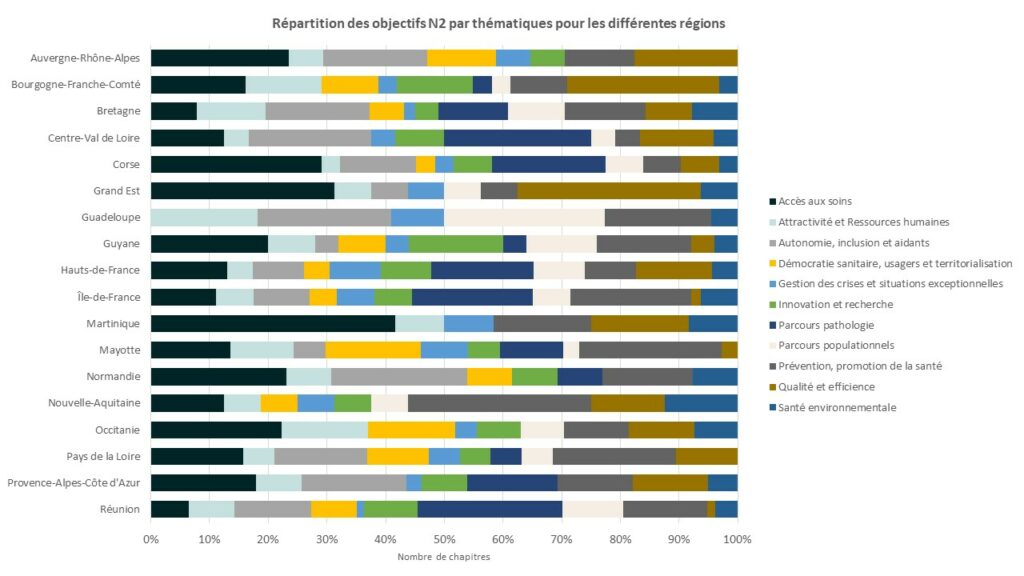
Analyse par région des principales sous-thématiques traitées
La présente analyse identifie pour chaque région, le nombre de thématiques représentées d’une part, et la répartition de ces thématiques au sein des objectifs de niveau 2 d’autre part.
Six ARS ont identifié ces 11 thématiques en objectifs de niveau 2 et à l’opposé, deux ARS ont choisi de ne traiter que six thématiques.
Le graphique suivant représente, en %, la proportion d’objectifs N2 nourrissant chaque thématique, par région.
Conclusion
Les SRS 2023-2028 constituent des documents de référence, en tant qu’outils fondamentaux de la planification mais aussi au regard des méthodologies structurées et participatives qui ont conduit à leur rédaction. Ils sont extrêmement pluriels, tant dans leurs modalités d’élaboration que dans leurs compositions thématiques.
En termes de méthodologies choisies par les ARS, et sans préjuger de la pertinence de ces choix, la décision d’aboutir à un document succinct ou à une présentation plus exhaustive, impactera l’appropriation des SRS par les acteurs de santé et la façon dont ils les utiliseront dans leurs échanges avec l’ARS. In fine, cela pourrait conditionner la façon dont chaque SRS vivra ces cinq prochaines années.
Par ailleurs, certaines bonnes pratiques ont pu être relevées, telles que l’ambition de poser des objectifs chiffrés et l’impulsion immédiate d’une démarche d’évaluation. Ceci facilitera sans doute l’évaluation de la politique publique de santé et le rendu compte aux partenaires, de plus en plus exigeants, de l’ARS. Ceci peut également contribuer à donner du sens et à guider l’action des collaborateurs des ARS, fonctionnaires ou contractuels, ainsi que des personnes chargées de piloter la politique de santé au niveau central.
De même, une réflexion territoriale dès la conception du SRS, pourra permettre une appropriation facilitée et une plus grande lisibilité des enjeux et des projets à déployer localement. Ce type d’approche est de nature à rassurer les acteurs et partenaires territoriaux qui craignent un éloignement de la politique de santé depuis la création des « Grandes régions », mais également à les responsabiliser dans une optique de politique de santé réellement transversale.
Concernant les approches thématiques, là aussi, il n’est pas jugé de la pertinence d’une approche plutôt que d’une autre, tant elles sont variées et inscrites dans des contextes propres à chaque région. L’analyse permet néanmoins de dégager des tendances d’évolution de l’importance des thématiques, telles que la démocratie sanitaire et la place de l’usager, les ressources humaines, la santé environnementale et l’approche One Health, la résilience du système sanitaire et la gestion de crise ou encore la santé des femmes ou les violences intra-familiales.
Adeline JENNER
Jules JENNER
Découvrez nos expertises en appui des stratégies territoriales de santé